
Joseph Breen var i Norge for å fortelle om den mest dyptpløyende ME-studien noensinne. Pasientene er innlagt i to hele uker for å få gjort alle tester og prøver.
Breen ruslet forsiktig opp på podiet i auditoriet på Folkehelseinstituttet denne våte høstdagen. Den milde framtoningen skjulte allikevel et kraftfullt budskap fra en av avdelingslederne ved National Institutes of Health (NIH) i USA, verdens viktigste forskningsinstitusjon.
– Ting endret seg i 2015. Da bestemte Francis Collins at dette virkelig trengte mer oppmerksomhet. Og det ble lagt press for å gjøre noe, sa Breen.
Avgjørende rapport
2015 er året da renommerte Institute of Medicine ga ut tidenes viktigste ME-rapport i USA etter en fullstendig gjennomgang av forskningen på feltet. Og Francis Collins er toppsjefen i NIH, og dermed en av den medisinske verdens mektigste personer. Han har, etter den avgjørende rapporten, flere ganger engasjert seg i å få mer innsats på ME-feltet, og mye har skjedd.
Nå sto altså Joseph Breen, som leder Immunoregulation Section ved NIH, i auditoriet i Oslo for å fortelle hvordan det går. Det var heldigvis mye bra han hadde å melde, og et par ting som var noe mindre bra. La oss se nærmere på hva han fortalte forsamlingen.

Intenst dypdykk i ME-biologien
Noe av det mest spennende er den ekstremt dyptpløyende studien de har satt i gang innenfor selve NIH. Her jobber noen av verdens fremste forskere med det ypperste av teknologi, og det er ikke alle sykdommer forunt å få denne type studier underveis.
Antall pasienter i studien er ikke så stor, men undersøkelsene de gjør er uvanlig grundige og sofistikerte. De skal ha inn 40 ME-pasienter, 40 friske kontroller og 20 med post-Lyme sykdom uten utmattelse. Alle ME-pasientene har fått utløst ME etter en infeksjon. Dette kravet har de for å forsøke å få en så homogen gruppe pasienter som mulig, slik at de har større sjanse for å finne noe.
– Pasientene kommer til NIH og er der i to uker. Det er et svært omfattende besøk. Det er temmelig intenst, for å si det mildt, sa Breen.
Metabolsk kammer
Så viste han en oppsummering av mye av det som gjøres i studien:

Enkelte av undersøkelsene som blir gjort er krevende, kostbare og avhenger av sofistikert teknologi – det er altså ikke så mange steder i verden man kan gjøre denne type studier.
Enkelte av pasientene skal blant annet oppholde seg en lengre periode i et metabolsk kammer, et avansert rom hvor forskerne kan undersøke en rekke ting knyttet til hvordan kroppen bruker energi – et sentralt tema i ME-forskning.
Så vidt jeg forstår finnes det bare noen få slike metabolske kamre i verden. Det er med andre ord ikke noe som er lett tilgjengelig for forskere. Og for ME-forskere må det være en drøm.
Skaper immunforsvaret trøbbel i hjernen?
Og hva er så utgangspunktet til NIH-forskerne? Deres overordnede hypotese er at post-infeksiøs ME er utløst av en virussykdom som fører til at immunforsvaret skaper en dysfunksjon i hjernen.
Den heftige prosessen med å velge ut pasienter og gjennomføre undersøkelser gjentatte ganger (pasientene skal inn i to runder), gjør at studien tar tid. De har nå hatt 26 ME-pasienter inne til første to ukers runde med undersøkelser, mens seks av dem også har gjennomført andre runde.
– Forskerne sier de er i rute for å få alle inn i studien i løpet av neste år, sa Breen.

– God tro på at de vil finne noe
Jeg slo av en kort prat med Breen i pausen, og han var forsiktig med å si for mye, ettersom det fortsatt er tidlig fase i studien.
– Men jeg tror at hvis du snakker med forskerne som jobber med studien, vil de ha god tro på at de kommer til å finne noe, sa Breen.
Så trakk han fram at ME-pasientene som deltar gjør en heroisk innsats som har imponert han.
– Alt de går gjennom i forskningens tjeneste i løpet av de dagene ved NIH. De har knapt pauser, sa Breen.
– Og når du vet hva slags sykdom de har, hvor de strengt tatt ikke tåler belastninger i det hele tatt, sa jeg.
– Nettopp! sa Breen.
Fikk nye forskere engasjert i ME
I foredraget fortalte Breen at deres arbeid med å forsøke å få fart på ME-forskningen startet for alvor i 2016.
– Den raskeste måten å gi mer støtte, var å legge inn mer penger til de ME-forskerne som allerede hadde studier gående med finansiering fra oss, sa Breen.
I tillegg klarte de å få involvert enkelte eksperter som ikke tidligere har vært involvert i ME-forskning.
– Blant dem Mark Davis, en verdensledende immunolog, sa Breen.
Deretter fikk de i gang en plan for å få tre ME-forskningssentre opp å gå i løpet av kort tid. Tre ledende forskningsinstitusjoner har fått rundt 300 millioner kroner over fem år som en start.
– Vi måtte få i gang mer samarbeid og en større gruppe pasienter å forske på, sa han.

Avvik i T-celler og kroppens kraftproduksjon
Han sier alle forskningssentrene kommer til å publisere de første resultatene i løpet av nokså kort tid.
– Forskerne finner avvik i pasientene, og de er ferd med å begynne å rapportere dem, sa Breen.
Ian Lipkins gruppe ved Columbia University skal ha funnet en forstyrrelse i en metabolsk prosess i kroppen hos enkelte pasienter.
– Det er noe nytt, og det var et uventet funn. De skriver ut den studien nå, sa Breen.
- Her kan du lese mer om hva Lipkins forskergruppe jobber med: Virusjeger, immunekspert og sjarmen med tarmen.
Derya Unutmaz gruppe ved Jackson Laboratory har funnet avvik i spesifikke undergrupper av T-celler (en type immuncelle) hos ME-pasientene. Der er også studien inne for vurdering i et vitenskapelig tidsskrift, noe som erfaringsmessig tar en del tid.
- Her kan du lese mer om hva Unutmaz forskergruppe jobber med: Betennelser, T-celler og «pasienten har alltid rett».
Maureen Hansons gruppe ved Cornell University har funnet forstyrrelser i metabolismen til T-celler og har undersøkt en sammenheng mellom dette og cytokiner (signalmolekyler i immunsystemet).
– Så flere uavhengige grupper har nå rapportert om avvik i T-cellene hos ME-pasienter, sa Breen.
- Her kan du lese mer om hva Hansons forskergruppe jobber med: Betennelse i hjernen og «samtaler» mellom celler.
Samarbeid mellom toppforskere
Da jeg snakket kort med Breen i pausen, fortalte han at ME-forskningssentrene er i ferd med å få fart på samarbeidet dem imellom også.
– Det var litt tungt i starten, for ingen av dem kjente hverandre fra før. Men vi har øremerket penger de må bruke på samarbeid, så det hjelper, sa han med et smil.
Han pekte blant annet på hvor bra det er at en verdensledende forsker som Lipkin nå samarbeider med Unutmaz som han karakteriserte som en “fantastisk immunolog og T-celleekspert”.
– Og det Maureen Hanson driver med på sitt institutt, er det ingen andre som gjør noe sted. Det er fantastisk spennende, sa Breen.
I foredraget viste han til at det også i Canada er satt i gang en kraftig satsing på ME-forskning.
– Og vi samarbeider med dem for å få synergieffekter av dette, sa Breen.
Flere forskere og redusere stigma
Han nevnte også at NIH for et drøyt år siden satte i gang en ett år lang prosess med hente innspill fra en sammensatt gruppe av forskere, leger, pasienter og pasientorganisasjoner.
– De skulle gi innspill til hvilke gap NIH kan være med å lukke. Den rapporten fikk vi nå i september, sa Breen.
Anbefalingene derfra var:
- få på plass en strategisk plan for forskningen.
- få dannet en intern gruppe innenfor NIH for å fremme samarbeid på tvers.
- gjøre grep for å stimulere til at flere forskere søker midler til ME-forskning.
- få flere forskere inn i feltet og redusere stigmaet knyttet til sykdommen.
Dette jobber de nå med å følge opp.
Et fall i bevilgninger siste året
Så gjenstår det fortsatt å se om alt dette bærer de fruktene man kan håpe. For det er fortsatt noen humper i veien, noe han også nevnte.
Han viste følgende graf over forskningsbevilgninger til ME siden 2015.
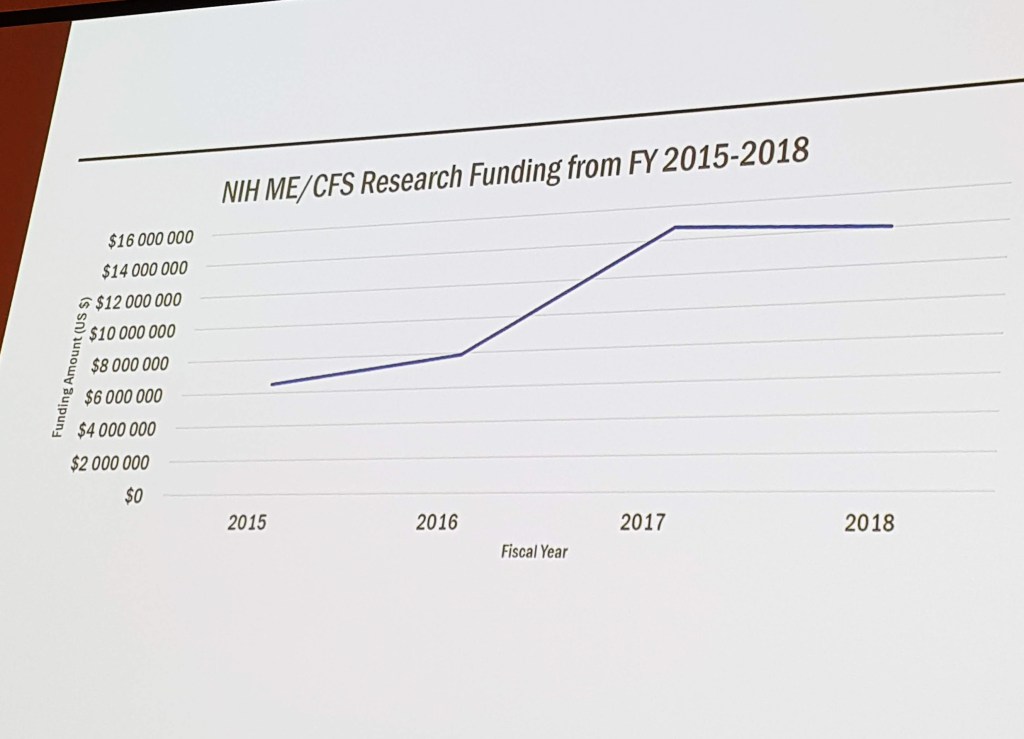
Etter en kraftig vekst et par år, fra drøyt seks millioner dollar til over 14, har man det siste året sett en ørliten tilbakegang.
– Det bekymrer meg litt. Det tyder på at vi taper litt momentum, sa Breen.
I tillegg viste han en graf som tydeliggjorde at antall forskere involvert i ME-prosjekter fortsatt er altfor lavt.
– Vi må få inn flere, sa Breen.
Vi må bare håpe han lykkes. Men alt i alt, en veldig spennende oppdatering fra det stedet i verden hvor det virkelig har skjedd store framskritt de siste årene. Nå er det på tide å høste deler av det man har sådd snart.
Jeg venter i alle fall i spenning på at resultatene av forskningen snart skal begynne å komme ut.
Akkurat nå folkefinansierer vi en ny intervju- og fotobok om ME.
Her vil du få møte ME-syke, pårørende og ledende ME-forskere på jakt etter svar. Sjekk ut spleisen vår da vel: https://spleis.no/me-bok


